Idzie rak nieborak
Andrzej Duda podpisał ustawę o Krajowej Sieci Onkologicznej, która ma naprawić system udzielania świadczeń opieki zdrowotnej w zakresie onkologii. Tyle że taki system jeszcze w Polsce nie istnieje, więc nie ma czego naprawiać.
Kilka dni temu prezydent Andrzej Duda miał okazję po raz kolejny pokazać swój długopis. Tym razem w siedleckim szpitalu, wspierany merytorycznie przez ministra zdrowia Adama Niedzielskiego podpisał ustawę o Krajowej Sieci Onkologicznej. Nowe przepisy mają za zadanie poprawę organizacji systemu udzielania świadczeń opieki zdrowotnej w zakresie onkologii. Mają co robić te przepisy, bo krajowy system nie istnieje. Owszem da się wyleczyć raka, ale w żadnym razie nie można mówić o systemie. Ścieżka, którą musi pokonać polski chory i jego bliscy, jest stroma, usłana kamieniami, błotnista i bardzo trudna. Znacznie łatwiej ją pokonać, gdy wspiera się bezpłatną narodową służbę zdrowia gotówką.
Najłatwiej obecny „system leczenia onkologicznego” Narodowego Funduszu Zdrowia opisać na przykładzie. Pacjent X jest mężczyzną i ma 55 lat. Przypadek sprawił, że jedno z badań obrazowych, prowadzone w zupełnie innym celu, pokazało zmiany w obrębie prostaty. Badania kontrolne oraz opinia urologa sugerowały aktywną obserwację i kontrolę. Lekarz jest dobry, polecany przez pacjentów, można się do niego dostać na NFZ już w 97 dni po zapisie albo za 300 zł prywatnie na już, badanie kontrolne PSA (marker pomocny w monitorowaniu raka prostaty) kosztuje zaledwie 45zł.
Po roku i trzech wizytach okazuje się, że ten marker przekroczył próg bezpieczny. Lekarz podejmuje decyzję o biopsji, czyli pobraniu wycinków. Szybko poszło. Tym razem skierowanie na NFZ – może prywatni nie robią. Po około 6 tygodniach dochodzi do zabiegu. Kolejny miesiąc i jest wynik. Złośliwy rak prostaty. Ten urolog prowadzący okazał się jedynym, który wyjaśnił Pacjentowi X możliwości, przyczyny, skutki i drogę postępowania. Skierowania w garść i pacjent rusza na ścieżkę ku zdrowiu.
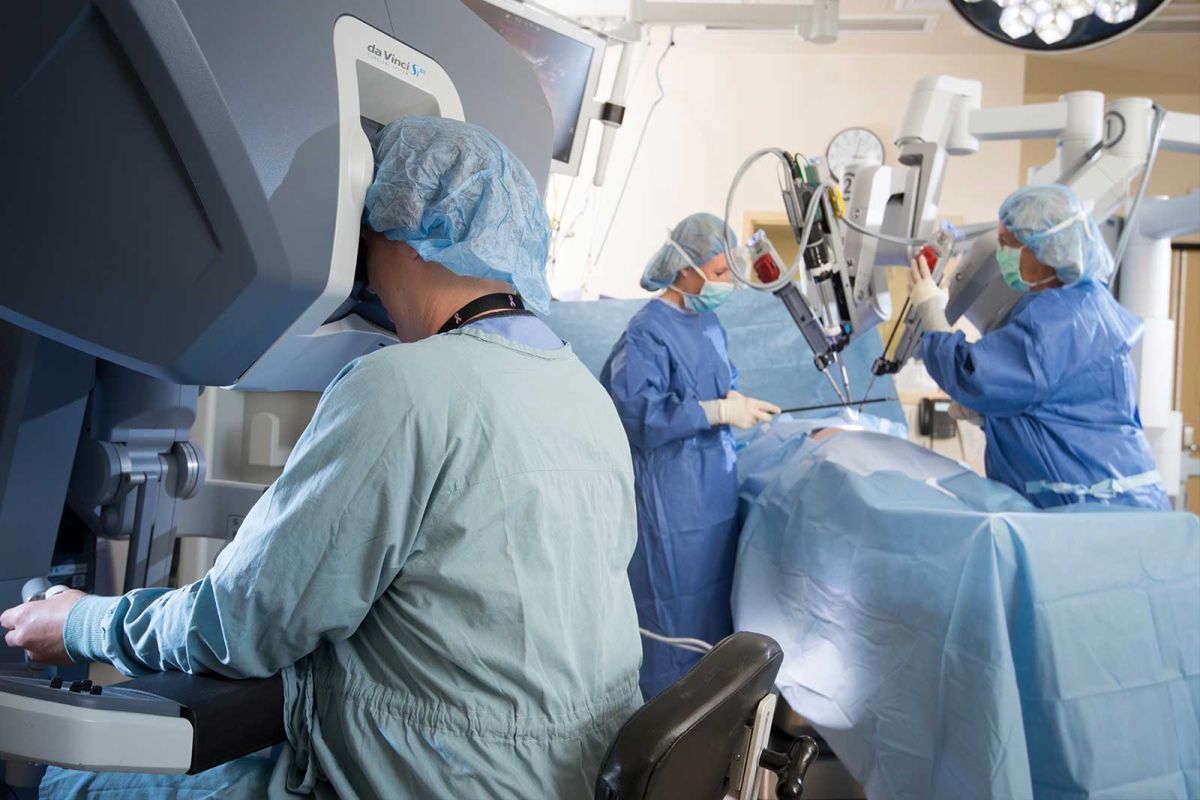
Lekarz zasugerował, że najbezpieczniejszą opcją ze względu na możliwe konsekwencje pooperacyjne jest usunięcie prostaty za pomocą robota Da Vinci. Tym urządzeniem wykonuje się 87% takich operacji w USA, ponieważ zapewniają chirurgowi wysoki komfort pracy, znakomitą precyzję i widoczność 3D, a pacjentowi dobre wyniki onkologiczne oraz czynnościowe, a o to przecież chodzi.
Nie sposób znaleźć liczby takich operacji robotycznych w Polsce. Pewnie NFZ nie ma się czym chwalić, choć w zeszłym roku minister zdrowia zapewnił chorych, że będą mieli zapewniony dostęp do robota Da Vinci w jednym z kilkunastu ośrodków w Polsce. Słowa dotrzymał, tyle że na operację robotem w szpitalu, gdzie operowano Pacjenta X, czeka się według oficjalnych danych NFZ 268 dni – 9 miesięcy. Można oczywiście załatwić sprawę szybciej, ale to kosztuje. Operacja w ośrodku prywatnym to, bagatela, 30 tys. zł.
Na szczęście można się zapisać w kolejkę, czekać cierpliwie, a w wolnym czasie wykonywać badania kwalifikujące. Po pierwsze tomografia wykluczająca przerzuty w bliskiej okolicy prostaty. Średni czas oczekiwania w Warszawie 37 dni, plus 14 do 30 na opis, bo specjalistów brakuje. Mamy czas, przecież stoimy w kolejce do szpitala. Gdybyśmy nie mieli czasu, to płacimy 550 zł i na wynik czekamy zaledwie kilka lub kilkanaście dni.
W tym samym czasie X ogarnia badanie o nazwie scyntygrafia, które wyklucza przerzuty do kości. Tu gorzej: 146 dni oczekiwania plus 14 do 30 na opis. Spokojnie – prawie 3 miesiące zapasu. Gdyby jednak pacjent był niecierpliwy, to za 800 zł ma wynik w tydzień lub dwa. Luz. Ale... jest problem: badanie jest niejednoznaczne, trzeba zrobić dokładniejsze. Badanie PET-CT całego ciała to kolejne 70 dni zwłoki plus miesiąc na opis. Tu trochę drożej, ale jeśli termin goni, to trudno. Trzeba sięgnąć do skarpetki i wyciągnąć 8500 zł. Pacjentowi X na szczęście termin nie przepadł, ponieważ w szpitalu było opóźnienie i termin przesunięto. Pewnie był ktoś w gorszym stanie – na szczęście dla X, bo jego 268 dni zaczęłoby się liczyć od nowa.
Pacjent X odetchnął. Dostał się do „systemu NFZ”, leży w szpitalu. Jest szansa na całkowite wyleczenie. Tu poszło gładko. Kwalifikacja do zabiegu, trochę ponad 5 godzin na stole operacyjnym, kilka dni obserwacji, wypis i zderzenie z rzeczywistością.
Lekarka, co prawda, dała wypis ze słowami „pan ma, sobie pan przeczyta zalecenia, tam wszystko łopatologicznie napisałam”, ale prócz tego ni słowa, ani wyjaśnień, ani pocieszenia. Niby X umie czytać, ale ma raka, jest zagubiony, przerażony i kompletnie nie wie co dalej. Cóż, to jego pierwszy rak w życiu. Przeczytał zalecenia i niestety nie wszystko zrozumiał, bo nie jest dla niego oczywiste, że rekonwalescent ma sobie iść i nikogo więcej jego los nie interesuje.
Nie interesuje nawet, czy te potencjalne przerzuty wykryte w scyntygrafii są i się odezwą nawrotem raka za jakiś czas – nikt X-owi nie powiedział, że ma się pojawić u onkologa albo u kogokolwiek, nikogo nie interesuje, jak będą mu się goić szwy, ani nawet czy ma jakiekolwiek powikłania pooperacyjne. X jest dociekliwy, zaczął dopytywać, ale jedyne, czego się dowiedział, to że cewnik może sobie wyjąc sam, bo to łatwe. Tak oto Pacjent X dostał się do systemu leczenia onkologicznego NFZ, został zoperowany, a tydzień później z niego wyrzucony i pozostawiony sobie. Choć za 300 zł jego urolog wszystko mu chętnie wyjaśni. Bo generalnie „system NFZ” to jedynie numer pacjenta w statystykach.
Dziś średnia przeżywalność pacjenta z rakiem prostaty przez 5 lat po zabiegu w naszym kraju sięga prawie 67%, podczas gdy w Unii Europejskiej 83%. Pięcioletnie przeżycie chorych z rakiem gruczołu krokowego w przypadku stadium miejscowego wynosi niemal 100 proc., ale gdy zdąży się rozsiać, czyli da przerzuty do kości lub tkanek miękkich, spada do 29,8 proc. 268 dni, czyli 9 miesięcy oczekiwania na zabieg może zmienić stan miejscowy w rozsiany i żadna ustawa, która nie skraca tych miesięcy do dni, podpisana długopisem prezydenta, tego nie zmieni. Pacjent X może zwolnić miejsce w kolejce do szpitala, bo zwyczajnie nie doczeka, choć jego choroba była stosunkowo banalna, albo za około 50 000 zł kupić życie. W sumie tanio. Są naprawdę wielokrotnie gorsze i bardziej zjadliwe, a przez to bardziej zabójcze rodzaje nowotworów, których koszt leczenia nie mieści się prawie w żadnej kieszeni.
Przeczytaj też:
Bodajbyś cudze dzieci leczył!
Jesteś tym, co DAJESZ jeść
Czerniak – fatalna pamiątka z wakacji
Rachunek za człowieczeństwo
Tylko jedna podwyżka minimalnej składki zdrowotnej
Mapa raka
Redaktor naczelny: Paweł Łepkowski | Edytor: Marta Narocka-Harasz
Kontakt: Ten adres pocztowy jest chroniony przed spamowaniem. Aby go zobaczyć, konieczne jest włączenie w przeglądarce obsługi JavaScript.
Stale współpracują: Zofia Brzezińska, Robert Cheda, Jacek Cieślak, Zuzanna Dąbrowska, Gaja Hajdarowicz, Grzegorz Hajdarowicz, Mariusz Janik, Krzysztof Kowalski, Hubert Kozieł, Marek Kutarba, Jakub „Gessler” Nowak, Tomasz Nowak, Joanna Matusik, Justyna Olszewska, Marcin Piasecki, Paweł Rochowicz.